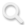前两期,我们分别认识了血糖“侦察兵”连续动态血糖监测(CGM)和“智能管家”胰岛素泵。它们各自强大,但真正的“王炸”在于它们的强强联合!在同济医院,CGM+胰岛素泵形成的“监测-调控-反馈”闭环,实现了血糖管理的精准化、智能化,效果远超简单相加。
图CGM+泵协同工作示意图
一、从“单兵作战”到“协同作战”
CGM提供实时、连续的血糖数据,是胰岛素泵调整剂量的“核心依据”和“眼睛”。胰岛素泵则根据这些信息,精准执行胰岛素输注方案。两者结合,形成了动态的闭环管理模式:
1. 精准监测 (CGM):实时捕捉血糖变化趋势和高低血糖事件。
2. 科学调控 (泵):医生根据CGM数据,个性化、精细化调整基础率、设定餐前大剂量;患者也可根据实时血糖和预警(如箭头趋势、高低报警),及时调整饮食、运动或临时微调剂量。
3. 效果反馈 (CGM):调控后的效果如何?血糖是否达标?波动是否减小?CGM立刻给出反馈,指导下一步优化。如此循环往复,不断逼近最佳控糖目标。
二、“黄金闭环”的威力:案例与优势
案例:围手术期患者
挑战:手术应激、禁食、麻醉等因素导致血糖剧烈波动,感染、愈合不良风险高。
闭环方案:CGM实时监测血糖变化,医生根据曲线快速调整胰岛素泵输注方案(如调高基础率应对应激,调低应对禁食)。
效果:确保手术前后血糖快速、平稳达标,显著降低并发症风险。
核心优势:
控糖更精准平稳:大幅减少高低血糖事件,糖化血红蛋白(HbA1c)改善更显著。
安全性更高:低血糖风险显著降低,尤其对无症状低血糖患者是福音。
管理更高效:医护人员能更快速、精准地干预,提升诊疗效率。
并发症预防:长期平稳控糖,有助于减少糖尿病视网膜病变、肾病、神经病变等慢性并发症风险。
生活质量提升:患者减少扎针痛苦和控糖焦虑,生活自由度更高。
三、谁最需要这对“黄金搭档”?
1. 内分泌科以外的医护人员:
外科、妇产科、ICU、老年科等科室的医生护士。
面对人群:围手术期患者、重症患者、妊娠期糖尿病患者、老年糖尿病患者等需要院内短期强化控糖的人群。
价值:快速实现安全、精准的血糖控制,降低诊疗风险,改善患者预后。
2. 糖尿病患者(尤其以下情况):
1型糖尿病患者:依赖胰岛素,需要最精细的剂量调控。
血糖控制不佳的2型糖尿病患者:口服药或传统注射难以达标,血糖波动大。
特殊人群:
妊娠期糖尿病患者:需要严格控糖保障母婴安全。
老年糖尿病患者:低血糖风险高,需平稳控糖。
合并严重并发症患者:对血糖稳定性要求极高。
追求高质量生活者:希望减少注射次数、降低低血糖风险、更灵活安排生活工作的患者。
CGM与胰岛素泵,如同血糖管理的“火眼金睛”与“智能管家”,它们协同构建的闭环管理模式,彻底改变了传统血糖管理的“盲调”困境,让控糖走向精准化、个体化、智能化。无论是医护人员提升诊疗水平,还是糖尿病患者追求更好的生活质量和健康结局,这对“黄金搭档”都提供了强大的武器。随着技术进步,更智能的“人工胰腺”系统也在发展中,未来可期!掌握先进武器,助力平稳控糖,乐享健康生活!
医院血糖管理小组
血糖管理的“同济模式”
由内分泌代谢科主导的院内血糖管理小组于2024年4月成立,该小组以“患者不动医生动”为核心服务理念,摒弃传统“被动等待会诊”的低效模式,开通24小时血糖管理专线,专职医生主动对接全院各科室,提供从血糖评估、方案制定到用药指导的一站式、全病程、同质化管理。
当临床科室出现血糖危急值或棘手情况时,经患者知情同意后小组成员进行一体化处置——从即时评估、下达专科医嘱到调整原发病治疗方案,实现了 “一站式”高效管理。自运行以来,基本实现了同质化管理目标,缩短了术前等待时间,减少了术后并发症发生。
图文|内分泌代谢科
编辑|张鹰妮
责任编辑|谢壮丽